Шизэнцефалия — аномалия строения коры. Возникает вследствие нарушения развития головного мозга на 2-5 неделе беременности. Заболевание связано с нарушением миграции нейронов к коре больших полушарий во время формирования нейронных сетей мозга.
Содержание:
Вследствие недостаточного сосудистого питания или его отсутствия часть мозговой ткани не формируется. Шизэнцефалия — не процесс разрушения ткани, а следствие ее недоразвития (линейный дефект ткани мозга, характеризующийся отсутствием клеток серого вещества).
Средний возраст начала проявления симптомов заболевания — 4 года (от 3-4 недель до 12 лет).

Шизэнцефалия бывает двух типов.
Закрытая расщелина — 1 тип. Характеризуется односторонним или двусторонним линейным участком коры головного мозга с несовершенной структурой. Стенки расщелин смыкаются, желудочки сообщаются с субарахноидальным пространством. Полость расщелины — небольшая бороздка, покрытая эпендимным эпителием и арахноидальной мозговой оболочкой. Не заполняется ликвором, поэтому диагностировать патологию во внутриутробном периоде развития на нейросонографии невозможно.
Открытая (разомкнутая) расщелина — 2 тип. Может наблюдаться с одной и с обеих сторон. Стенки дефекта отделены друг от друга просветом, заполненным ликвором. Его протяженность: от стенок желудочков до субарахноидального пространства. На УЗИ разомкнутая шизэнцефалия выявляется по увеличению желудочков.
Сомкнутая шизэнцефалия составляет более 50 % всех диагностированных случаев. В 30 % случаев заболевание сочетается с прогрессирующей гидроцефалией, для устранения которой проводится вентрикулярное шунтирование.
Количество и тяжесть симптомов зависит от вида шизэнцефалии: односторонняя или двусторонняя, от локализации дефекта коры.
Односторонние расщелины вызывают парезы, частичные или полные параличи на одной стороне тела. Большинство детей, когда вырастают, имеют средние умственные способности, уровень физических возможностей близок к норме.
Признаки односторонней закрытой шизэнцефалии у большинства пациентов ограничиваются такими нарушениями развития: отсутствие инициативы, отставание от равных по возрасту детей в умственном и физическом плане (очевидно во время совместных игр), умеренные нарушения восприятия речи. Нарушения координации движений наблюдаются на стороне тела, противоположной пораженной области.
Двусторонние расщелины имеют более тяжелую симптоматику: задержки физического и психического развития, трудности в изучении языка и обучении основным предметам в школе. Вследствие несовершенных связей между головным и спинным мозгом возможно ограничение двигательных функций. Двустороннее нарушение координации возможно при билатеральной (двусторонней) шизэнцефалии даже при небольшом размере расщелин.
Другие признаки шизэнцфалии:
Окружность головы новорожденного в возрасте до года при гидроцефалии может увеличиться до 50-75 см вместо нормальных 40 см в 3 месяца и 47 см в год.
У всех детей с шизэнцефалией диагностируется фокальная эпилепсия (четко ограниченная зона эпиактивности).
Разновидности приступов:
Средняя частота фокальных припадков у детей: более 10 в сутки.
Реже встречаются миоклонические (ритмические подергивания групп мышц, провоцирующие непроизвольные движения) и тонические (неожиданное расслабление мышц) приступы. Они могут повторяться по 4-8 раз в месяц или реже, иногда возникают только несколько раз за жизнь.
Частотность и выраженность эпилептических приступов зависит не от разновидности шизэнцефалии, а от наличия сегментов кортикальной дисплазии (аномальной структуры коры больших полушарий).
В 100 % случаев шизэнцефалия характеризуется нарушением высших корковых функций: зрение, слух, чувствительность (обоняние, осязание, вкус) различной степени тяжести. Двигательные нарушения более выражены при лобной локализации расщелин.
Шизэнцефалия редко бывает самостоятельной патологией. Обычно выявляется в сочетании с группой аномалий, также сформировавшихся в результате нарушений процессов онтогенеза (развития организма) во время беременности:
Клиническая картина шизэнцефалии дополняется последствиями порока мозга:
Иногда неврологические признаки шизэнцефалии менее тяжелые, чем изначально предполагают врачи по результатам МРТ.
Точная причина шизэнцефалии неуточнена. Большинство исследователей выдвигает теории, связанные с генетическими и сосудистыми нарушениями.
Мутации в генах гомеобокса, отвечающих за рост и миграцию нейробластов (предшественников нейронов), наблюдаются у многих, но не у всех детей с шизэнцефалией. Генетическая теория возникновения подтверждается случаями шизэнцефалии у братьев и сестер.
На развитие заболевания могут повлиять инфекции (например, цитомегаловирус) и лекарства.
Какие процессы провоцируют появление пространства в сером веществе?
Ряд авторов полагает, что ишемия тканей мозга различной этиологии влияет на процесс миграции нейронов, в результате не все из них достигают предопределенной зоны.
Другие высказывают иное мнение: расщелины в сером веществе образуются в результате сосудистой окклюзии. Закупорка или отсутствие внутренних сонных или средней мозговой артерий приводит к ишемическому инсульту и впоследствии к некрозу мозга.
Обследование и симптоматическое лечение проводятся в психоневрологическом отделении.
Врачи используют такие инструментальные методы диагностики:
У всех детей с шизэнцефалией на ЭЭГ выявляется замедление фоновой активности, а также одно из двух изменений:
По результатам НСГ (во время пренатального обследования) диагноз шизэнцефалия врачи не всегда ставят сразу. Например, предполагается киста неизвестной этиологии в области левого или правого желудочка. Назначается дообследование. Окончательный диагноз ставится по результатам МРТ или РКТ.
Из-за наличия гидроцефалии разомкнутая шизэнцефалия похожа на порэнцефалию, однако во втором случае расщелина покрыта не эпителиальной, а соединительной или глиальной (вспомогательной) тканью. Заболевание могут перепутать с голопрозэнцефалией (полным или частичным отсутствием деления переднего мозга на полушария).
КТ редко используют в диагностике шизэнцефалии, так как МРТ позволяет получить более полное представление о патологии.
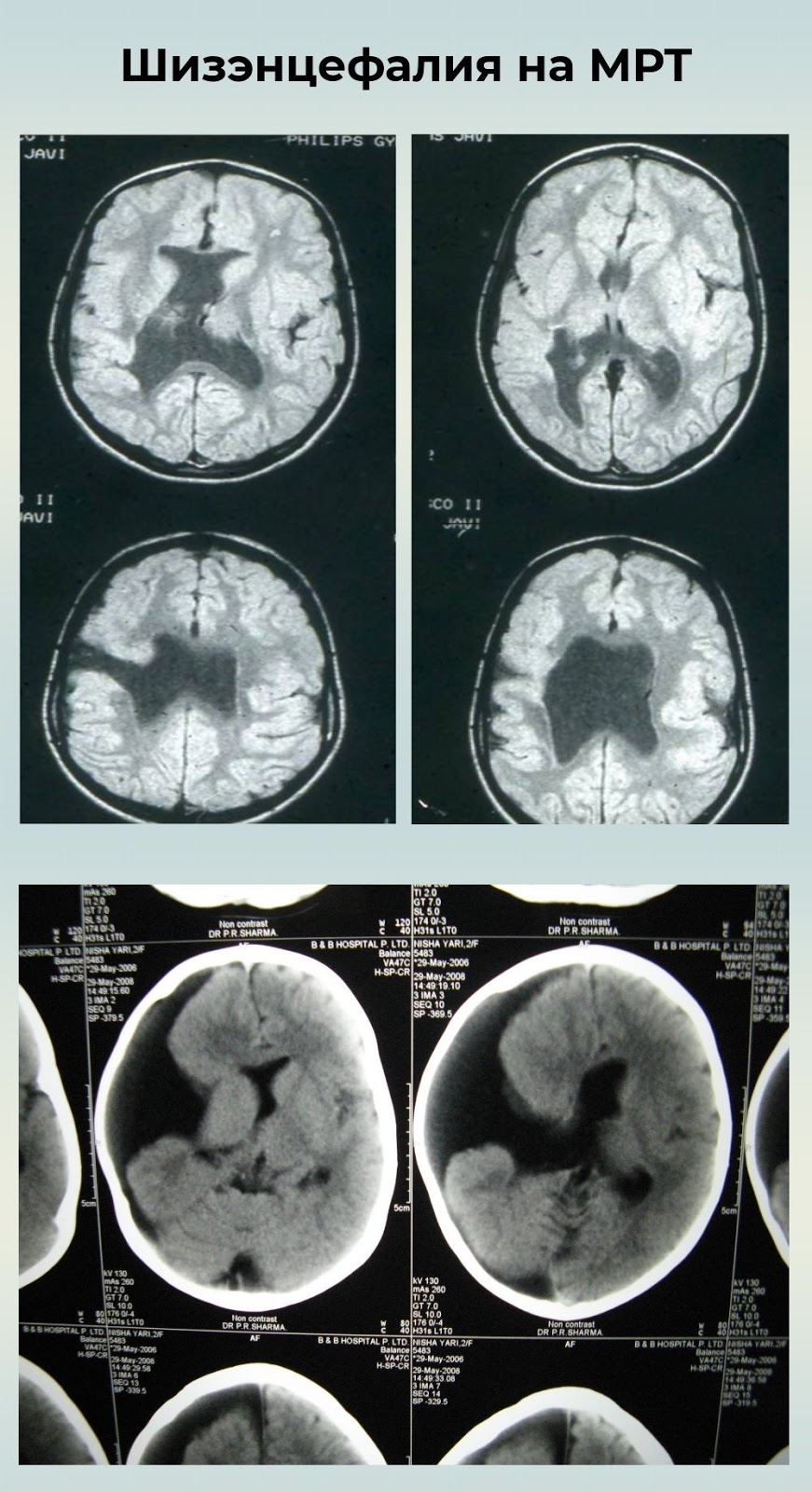
С помощью магнитно-резонансной томографии выявляются сопутствующие нарушения развития головного мозга:
На ПЭТ и ОЭКТ клетки серого вещества на поверхности расщелины характеризуются нормальным для коры головного мозга кровоснабжением и обменом веществ.
Предусмотрено симптоматическое лечение шизэнцефалии.
Тетрапарез, гемипарез, судороги, спастичность мышц, задержку психомоторного развития, лечат электростимуляцией или микрополяризацией головного мозга, психотерапией, противоэпилептическими препаратами, применяют ботулинотерапию (блокировка передачи нежелательных сигналов от нервов к мышцам), используется ортопедическое лечение.
Пациенты с легкой формой шизэнцефалии не испытывают рецидивов после начала лечения противоэпилептическими препаратами.
Какие врачи кроме невролога и нейрохирурга помогут ребенку?
Врачи как минимум 3 специальностей могут помочь улучшить качество жизни:
Шизэнцефалия имеет преимущественно благоприятный прогноз для жизни. В случае своевременного оказания реанимационных и/или реабилитационных мероприятий и при последующем лечении наступает ремиссия. Проблемы с двигательной активностью сохранятся на всю жизнь, есть риск умственной отсталости, но большинство пациентов могут полноценно жить в обществе.
Помимо эпилепсии, главной проблемой больных шизэнцефалией является гидроцефалия. При постоянном увеличении жидкости с одной стороны происходит смещение желудочков и сдавление окружающих тканей, в том числе продолговатого мозга (регулирует деятельность сердца и функцию дыхания). Умеренную гидроцефалию лечат фармакологически, но не всегда врачи могут предложить другие варианты, кроме шунтирования.
Отрицательную прогностическую значимость имеет наличие черепно-лицевых аномалий, которые можно заметить визуально: микроцефалия, гидроцефальная форма головы. Подобные отклонения могут развиться у ребенка при разомкнутой шизэнцефалии.
Благоприятный для жизни прогноз ребенку дадут при сомкнутой шизэнцефалии. Разомкнутые расщелины в сером веществе, напротив, приводят к задержке психического или психо-речевого развития (ЗПР или ЗПРР), двигательным расстройствам.
Пессимистичный прогноз дают детям с фармакорезистентной эпилепсией (то есть с припадками, не поддающимися купированию лекарствами). Наличие сопутствующих патологий ухудшает качество жизни и сокращает доступные возможности.
Летальный исход возможен при острых инфекциях (в том числе перешедших в хроническую форму), нарушениях метаболизма, тяжелом токсикозе, полиорганной недостаточности.
Содержание:
Что такое шизэнцефалия?
Вследствие недостаточного сосудистого питания или его отсутствия часть мозговой ткани не формируется. Шизэнцефалия — не процесс разрушения ткани, а следствие ее недоразвития (линейный дефект ткани мозга, характеризующийся отсутствием клеток серого вещества).
Средний возраст начала проявления симптомов заболевания — 4 года (от 3-4 недель до 12 лет).

Шизэнцефалия бывает двух типов.
Закрытая расщелина — 1 тип. Характеризуется односторонним или двусторонним линейным участком коры головного мозга с несовершенной структурой. Стенки расщелин смыкаются, желудочки сообщаются с субарахноидальным пространством. Полость расщелины — небольшая бороздка, покрытая эпендимным эпителием и арахноидальной мозговой оболочкой. Не заполняется ликвором, поэтому диагностировать патологию во внутриутробном периоде развития на нейросонографии невозможно.
Открытая (разомкнутая) расщелина — 2 тип. Может наблюдаться с одной и с обеих сторон. Стенки дефекта отделены друг от друга просветом, заполненным ликвором. Его протяженность: от стенок желудочков до субарахноидального пространства. На УЗИ разомкнутая шизэнцефалия выявляется по увеличению желудочков.
Симптомы
Сомкнутая шизэнцефалия составляет более 50 % всех диагностированных случаев. В 30 % случаев заболевание сочетается с прогрессирующей гидроцефалией, для устранения которой проводится вентрикулярное шунтирование.
Количество и тяжесть симптомов зависит от вида шизэнцефалии: односторонняя или двусторонняя, от локализации дефекта коры.
Односторонние расщелины вызывают парезы, частичные или полные параличи на одной стороне тела. Большинство детей, когда вырастают, имеют средние умственные способности, уровень физических возможностей близок к норме.
Признаки односторонней закрытой шизэнцефалии у большинства пациентов ограничиваются такими нарушениями развития: отсутствие инициативы, отставание от равных по возрасту детей в умственном и физическом плане (очевидно во время совместных игр), умеренные нарушения восприятия речи. Нарушения координации движений наблюдаются на стороне тела, противоположной пораженной области.
Двусторонние расщелины имеют более тяжелую симптоматику: задержки физического и психического развития, трудности в изучении языка и обучении основным предметам в школе. Вследствие несовершенных связей между головным и спинным мозгом возможно ограничение двигательных функций. Двустороннее нарушение координации возможно при билатеральной (двусторонней) шизэнцефалии даже при небольшом размере расщелин.
Другие признаки шизэнцфалии:
- низкий мышечный тонус;
- гидроцефалия (накопление жидкости в желудочках мозга);
- микроцефалия (голова меньше нормы), иногда макроцефалия (из-за гидроцефалии);
- частые судорожные приступы.
Окружность головы новорожденного в возрасте до года при гидроцефалии может увеличиться до 50-75 см вместо нормальных 40 см в 3 месяца и 47 см в год.
У всех детей с шизэнцефалией диагностируется фокальная эпилепсия (четко ограниченная зона эпиактивности).
Разновидности приступов:
- Сложные фокальные припадки — затуманенное сознание, поворот головы, неподвижная фиксация взгляда, миоклонус (судорожные подергивания мышц) нижних конечностей. Обычно наблюдаются только на одной стороне тела.
- Сложные приступы с вторичной генерализацией (предваряются аурой или очаговым приступом).
- Простые припадки.
Средняя частота фокальных припадков у детей: более 10 в сутки.
Реже встречаются миоклонические (ритмические подергивания групп мышц, провоцирующие непроизвольные движения) и тонические (неожиданное расслабление мышц) приступы. Они могут повторяться по 4-8 раз в месяц или реже, иногда возникают только несколько раз за жизнь.
Частотность и выраженность эпилептических приступов зависит не от разновидности шизэнцефалии, а от наличия сегментов кортикальной дисплазии (аномальной структуры коры больших полушарий).
В 100 % случаев шизэнцефалия характеризуется нарушением высших корковых функций: зрение, слух, чувствительность (обоняние, осязание, вкус) различной степени тяжести. Двигательные нарушения более выражены при лобной локализации расщелин.
Шизэнцефалия редко бывает самостоятельной патологией. Обычно выявляется в сочетании с группой аномалий, также сформировавшихся в результате нарушений процессов онтогенеза (развития организма) во время беременности:
- дисгенезия (недоразвитие) или отсутствие мозолистого тела;
- вентрикуломегалия (увеличение желудочков с нарушением оттока ликвора);
- гипоплазия мозжечка (отвечает за двигательные функции и координацию);
- полимикрогирия (множество лишних извилин, неправильное расположение слоев коры головного мозга);
- гетеротопия серого вещества (аномальное скопление и неправильная локализация);
- дилатация (смещение) или дефекты стенок, недоразвитие рогов желудочков головного мозга.
Клиническая картина шизэнцефалии дополняется последствиями порока мозга:
- гидроцефальная форма головы (аномально высокий лоб, увеличенная верхняя часть черепа, сильно очерченные и смещенные вперед надбровные дуги, сильно выраженный венозный рисунок на лбу);
- нарушения иннервации мышц, обеспечивающих движение глазных яблок, внутренних мышц глаза и век;
- аномальная мимика или ее отсутствие из-за неправильной иннервации мышц лица;
- бульбарный паралич (нарушения речи, глотания, неспособность управлять (двигать) мышцами лица);
- повышение мышечного тонуса;
- спастический тетрапарез (парез всех конечностей, асимметрия и нарушения мышечного тонуса);
- отсутствие или нарушения безусловных рефлексов;
- ДЦП.
Иногда неврологические признаки шизэнцефалии менее тяжелые, чем изначально предполагают врачи по результатам МРТ.
Что вызывает шизэнцефалию?
Точная причина шизэнцефалии неуточнена. Большинство исследователей выдвигает теории, связанные с генетическими и сосудистыми нарушениями.
Мутации в генах гомеобокса, отвечающих за рост и миграцию нейробластов (предшественников нейронов), наблюдаются у многих, но не у всех детей с шизэнцефалией. Генетическая теория возникновения подтверждается случаями шизэнцефалии у братьев и сестер.
На развитие заболевания могут повлиять инфекции (например, цитомегаловирус) и лекарства.
Какие процессы провоцируют появление пространства в сером веществе?
Ряд авторов полагает, что ишемия тканей мозга различной этиологии влияет на процесс миграции нейронов, в результате не все из них достигают предопределенной зоны.
Другие высказывают иное мнение: расщелины в сером веществе образуются в результате сосудистой окклюзии. Закупорка или отсутствие внутренних сонных или средней мозговой артерий приводит к ишемическому инсульту и впоследствии к некрозу мозга.
Диагностика
Обследование и симптоматическое лечение проводятся в психоневрологическом отделении.
Врачи используют такие инструментальные методы диагностики:
- Магнитно-резонансная томография.
- Рентгеновская компьютерная томография.
- Электроэнцефалография дополняется пробами с открыванием и закрыванием глаз, фотостимуляцией и гипервентиляцией (ребенка просят вдыхать-выдыхать быстро и глубоко).
У всех детей с шизэнцефалией на ЭЭГ выявляется замедление фоновой активности, а также одно из двух изменений:
- локальная эпилептическая активность в лобно-височных отделах;
- повсеместная эпилептическая активность без определенного очага.
По результатам НСГ (во время пренатального обследования) диагноз шизэнцефалия врачи не всегда ставят сразу. Например, предполагается киста неизвестной этиологии в области левого или правого желудочка. Назначается дообследование. Окончательный диагноз ставится по результатам МРТ или РКТ.
Из-за наличия гидроцефалии разомкнутая шизэнцефалия похожа на порэнцефалию, однако во втором случае расщелина покрыта не эпителиальной, а соединительной или глиальной (вспомогательной) тканью. Заболевание могут перепутать с голопрозэнцефалией (полным или частичным отсутствием деления переднего мозга на полушария).
КТ редко используют в диагностике шизэнцефалии, так как МРТ позволяет получить более полное представление о патологии.

С помощью магнитно-резонансной томографии выявляются сопутствующие нарушения развития головного мозга:
- гетеротопия серого вещества (узелки в сером веществе под оболочкой желудочков);
- гипоплазия зрительного нерва (недостаточное количество аксонов, структурных единиц нейронов);
- агенезия прозрачной перегородки при лобной локализации шизэнцефалии;
- септооптическая дисплазия (нарушения развития гипофиза, прозрачной перегородки, зрительного нерва).
На ПЭТ и ОЭКТ клетки серого вещества на поверхности расщелины характеризуются нормальным для коры головного мозга кровоснабжением и обменом веществ.
Лечение
Предусмотрено симптоматическое лечение шизэнцефалии.
Тетрапарез, гемипарез, судороги, спастичность мышц, задержку психомоторного развития, лечат электростимуляцией или микрополяризацией головного мозга, психотерапией, противоэпилептическими препаратами, применяют ботулинотерапию (блокировка передачи нежелательных сигналов от нервов к мышцам), используется ортопедическое лечение.
Пациенты с легкой формой шизэнцефалии не испытывают рецидивов после начала лечения противоэпилептическими препаратами.
Какие врачи кроме невролога и нейрохирурга помогут ребенку?
Врачи как минимум 3 специальностей могут помочь улучшить качество жизни:
- Физиотерапевт назначит терапию для улучшения прогноза развития моторики, а именно: возможности сидеть и стоять (при тяжелом течении). Детям с умеренной симптоматикой помогут упражнения для укрепления мышц рук и ног.
- Услуги трудотерапевта понадобятся, если ребенок не сможет выполнять действия, требующие хорошо развитой мелкой моторики: самостоятельно кушать, одеваться. Трудотерапия сделает доступной полноценную жизнь и выполнение функций дома, в садике, школе.
- Логопед улучшит навыки устной речи и глотания.
Каков прогноз?
Шизэнцефалия имеет преимущественно благоприятный прогноз для жизни. В случае своевременного оказания реанимационных и/или реабилитационных мероприятий и при последующем лечении наступает ремиссия. Проблемы с двигательной активностью сохранятся на всю жизнь, есть риск умственной отсталости, но большинство пациентов могут полноценно жить в обществе.
Помимо эпилепсии, главной проблемой больных шизэнцефалией является гидроцефалия. При постоянном увеличении жидкости с одной стороны происходит смещение желудочков и сдавление окружающих тканей, в том числе продолговатого мозга (регулирует деятельность сердца и функцию дыхания). Умеренную гидроцефалию лечат фармакологически, но не всегда врачи могут предложить другие варианты, кроме шунтирования.
 |
| Фото: как выглядят и живут дети с диагнозом шизэнцефалия |
История маленького пациента: мальчик, 2 года.
Мать — 25 лет, отец — 29 лет, первая беременность, удовлетворительное здоровье, отсутствие вредных экологических факторов в районе проживания и на работе.
Впервые предположили гидроцефалию при УЗИ на 34 неделе. Из районной поликлиники пациентку направили в областной перинатальный центр.
Размеры плода на фетометрии соответствовали сроку беременности. При исследовании мозга в правом полушарии была отмечена полость с жидким содержимым. Сосудистые клубочки в ней позволили убедиться, что причина ее образования — не киста. Кроме разомкнутого виллизиевого круга, других изменений не выявили.
Был установлен клинический диагноз: шизэнцефалия 2 типа (с открытой расщелиной). Через 5 недель родился ребенок мужского пола. Вес: 3450 г, 7 баллов по шкале Апгар. Сразу после рождения провели НСГ, диагноз подтвердился. Мать с ребенком выписаны из роддома на 4 сутки.
Прошло 2 года. Ребенок сильно отстает от сверстников в психомоторном развитии (статика, моторика, сенсорные реакции, речь, социальное взаимодействие), двигательные возможности ограничены. Наблюдается судорожный синдром и снижение спинальных рефлексов.
Мать — 25 лет, отец — 29 лет, первая беременность, удовлетворительное здоровье, отсутствие вредных экологических факторов в районе проживания и на работе.
Впервые предположили гидроцефалию при УЗИ на 34 неделе. Из районной поликлиники пациентку направили в областной перинатальный центр.
Размеры плода на фетометрии соответствовали сроку беременности. При исследовании мозга в правом полушарии была отмечена полость с жидким содержимым. Сосудистые клубочки в ней позволили убедиться, что причина ее образования — не киста. Кроме разомкнутого виллизиевого круга, других изменений не выявили.
Был установлен клинический диагноз: шизэнцефалия 2 типа (с открытой расщелиной). Через 5 недель родился ребенок мужского пола. Вес: 3450 г, 7 баллов по шкале Апгар. Сразу после рождения провели НСГ, диагноз подтвердился. Мать с ребенком выписаны из роддома на 4 сутки.
Прошло 2 года. Ребенок сильно отстает от сверстников в психомоторном развитии (статика, моторика, сенсорные реакции, речь, социальное взаимодействие), двигательные возможности ограничены. Наблюдается судорожный синдром и снижение спинальных рефлексов.
Отрицательную прогностическую значимость имеет наличие черепно-лицевых аномалий, которые можно заметить визуально: микроцефалия, гидроцефальная форма головы. Подобные отклонения могут развиться у ребенка при разомкнутой шизэнцефалии.
Благоприятный для жизни прогноз ребенку дадут при сомкнутой шизэнцефалии. Разомкнутые расщелины в сером веществе, напротив, приводят к задержке психического или психо-речевого развития (ЗПР или ЗПРР), двигательным расстройствам.
История взрослой пациентки: 20 лет.
Обращение с жалобами на тортиколлис (шум и звон в ушах), эпилептические припадки с речевыми автоматизмами (неконтролируемое произношение слов), тонико-клонические судороги. Приступы эпилепсии приводят к потере сознания.
С момента рождения до обращения в больницу после последнего припадка, случившегося на занятиях в университете, диагноз шизэнцефалия не предполагался.
Краткий анамнез. При рождении отклонений не замечено, задержка развития началась в 9 месяцев, резко перестала слушаться правая сторона. После обращения к детскому неврологу сделали МРТ и КТ, поставили ДЦП (впоследствии выяснилось, что диагноз неверный). Был назначен курс вазоактивных и нейрометаболических препаратов, хотя соответствующих показаний не было.
Первый приступ эпилепсии произошел в 8 лет. Впоследствии наблюдались приступы со слуховой аурой и сильными судорогами, но без потери сознания. Было назначено множество препаратов, включая противоэпилептические средства, но болезнь прогрессировала.
В последнее время приступы начинались за несколько дней или в начале менструаций. Для лечения эпилепсии был назначен курс Депакина в сочетании с Ламикталом. Количество приступов снизилось, но если они начинались, было несколько припадков в день.
Результаты диагностики при обращении в областную клиническую больницу. На ЭЭГ зарегистрированы умеренные изменения биоэлектрической активности, нерегулярный альфа-ритм, эпиактивность в височном отделе левого полушария. МРТ-картина характерна для шизэнцефалии.
Дефекты внешности: расходящееся косоглазие, асимметрия носогубной зоны, готическое (высокое и узкое, арковидное) небо, нарушена форма зубных дуг, ихтиоз (сухая, чешуйчатая кожа) в области голеней, правая рука и нога укорочены на 2 и 2,5 см.
Неврологические проблемы: астигматизм (частичное размытие контуров изображений, нечеткое зрение), с правой стороны тела наблюдается повышение сухожильных рефлексов (судороги в мышцах при растяжении), парапарез (снижение мышечной активности), снижение чувствительности. Неустойчива в позе Ромберга (стоя прямо с вытянутыми руками). Полиневропатия (сниженная чувствительность в руках ниже локтя, гиперчувствительность в ногах ниже колена).
Обращение с жалобами на тортиколлис (шум и звон в ушах), эпилептические припадки с речевыми автоматизмами (неконтролируемое произношение слов), тонико-клонические судороги. Приступы эпилепсии приводят к потере сознания.
С момента рождения до обращения в больницу после последнего припадка, случившегося на занятиях в университете, диагноз шизэнцефалия не предполагался.
Краткий анамнез. При рождении отклонений не замечено, задержка развития началась в 9 месяцев, резко перестала слушаться правая сторона. После обращения к детскому неврологу сделали МРТ и КТ, поставили ДЦП (впоследствии выяснилось, что диагноз неверный). Был назначен курс вазоактивных и нейрометаболических препаратов, хотя соответствующих показаний не было.
Первый приступ эпилепсии произошел в 8 лет. Впоследствии наблюдались приступы со слуховой аурой и сильными судорогами, но без потери сознания. Было назначено множество препаратов, включая противоэпилептические средства, но болезнь прогрессировала.
В последнее время приступы начинались за несколько дней или в начале менструаций. Для лечения эпилепсии был назначен курс Депакина в сочетании с Ламикталом. Количество приступов снизилось, но если они начинались, было несколько припадков в день.
Результаты диагностики при обращении в областную клиническую больницу. На ЭЭГ зарегистрированы умеренные изменения биоэлектрической активности, нерегулярный альфа-ритм, эпиактивность в височном отделе левого полушария. МРТ-картина характерна для шизэнцефалии.
Дефекты внешности: расходящееся косоглазие, асимметрия носогубной зоны, готическое (высокое и узкое, арковидное) небо, нарушена форма зубных дуг, ихтиоз (сухая, чешуйчатая кожа) в области голеней, правая рука и нога укорочены на 2 и 2,5 см.
Неврологические проблемы: астигматизм (частичное размытие контуров изображений, нечеткое зрение), с правой стороны тела наблюдается повышение сухожильных рефлексов (судороги в мышцах при растяжении), парапарез (снижение мышечной активности), снижение чувствительности. Неустойчива в позе Ромберга (стоя прямо с вытянутыми руками). Полиневропатия (сниженная чувствительность в руках ниже локтя, гиперчувствительность в ногах ниже колена).
Пессимистичный прогноз дают детям с фармакорезистентной эпилепсией (то есть с припадками, не поддающимися купированию лекарствами). Наличие сопутствующих патологий ухудшает качество жизни и сокращает доступные возможности.
Летальный исход возможен при острых инфекциях (в том числе перешедших в хроническую форму), нарушениях метаболизма, тяжелом токсикозе, полиорганной недостаточности.










